人工智能在糖尿病诊治领域的应用概况
Posted 中华医学信息导报
tags:
篇首语:本文由小常识网(cha138.com)小编为大家整理,主要介绍了人工智能在糖尿病诊治领域的应用概况相关的知识,希望对你有一定的参考价值。

► 孙子林
撰写 | 东南大学附属中大医院内分泌科 东南大学糖尿病研究所 杜紫薇 孙子林
人工智能(artificial intelligence,AI)是有关“智能主体的研究与设计”的学问,智能主体是指一个可以观察周遭环境并做出行动以达到目标的系统。1956年,美国计算机科学家约翰·麦卡锡及其同事在达特茅斯会议上首次提出“人工智能”的概念。近60年来,AI作为一个年轻又新兴的产业已经几经浮沉。2006年,深度学习基本理论框架基本搭建完成并得以验证,使冷却下来的AI产业再次崛起,并在医疗领域大展身手。现如今,AI已经渗透进入各种医疗场景中。早在2000年,“达芬奇手术机器人”便获批FDA临床应用资格,现已在超过5000家医疗机构服役。此次新冠疫情期间,“消毒机器人”“送药机器人”等身影频繁出现在救治一线,助力疫情防控。AI技术在诊断决策、生活方式管理、药物研发、可穿戴设备等方面大放异彩。
糖尿病是一种以持续性血糖升高为特征的慢性代谢性疾病,2020年最新流行病学调查结果显示,其患病率在中国成年人群中达11.2%。庞大的人口基数与漫长的糖尿病病程制约着医疗资源的分配,目前我国糖尿病的知晓率、治疗率及控制率均未超过50%,在糖尿病的预防和管理中我们仍需面对医疗资源短缺的难题。AI作为一种智能的辅助诊断及治疗工具,正逐渐进入糖尿病领域,近年来关于“AI与糖尿病”的研究与日俱增(图1)。此前,笔者团队提出了“两筛三防”的糖尿病管理策略。事实上,AI也正参与到糖尿病管理的每一步中。人们希望AI能够像专业医生一样决策,缓解紧张的医疗资源并提供个体化的医疗支持。
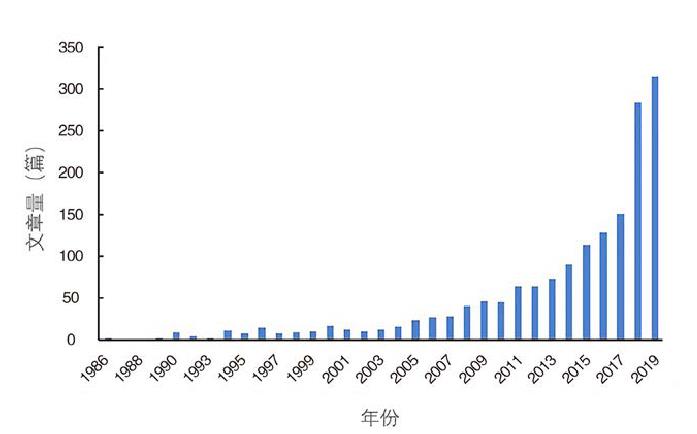
图1 Pubmed数据库关于“人工智能与糖尿病”的每年文章数量
智能糖尿病及并发症筛查
01
智能糖尿病筛查
在糖尿病筛查中,为了提高受试者进行筛查的意愿,应尽量选择创伤较小、可及性高的筛查手段。近年来,已有超过100多种模型试图通过无创手段预测糖尿病发病风险。这些模型通常分为两种:第一种即完全无创的风险预测模型,如“中国版糖尿病风险评分表”“中国人前瞻性队列研究非实验室数据(SENSIBLE non-lab)模型”“芬兰FINDRISC模型”等,这些模型采集受试者的年龄、糖尿病家族史、BMI、性别、饮食习惯、运动习惯等病史及体检数据,预测对象是否患有糖尿病及发病风险。其中“中国版糖尿病风险评分表”的敏感度可以达到92.3%。“SENSIBLE non-lab模型”的灵敏度和特异度分别为72.1%和67.3%。第二种为病史、体检数据联合实验室检查结果的预测模型,如糖负荷2 h定性尿糖指标联合SENSIBLE non-lab模型(即SENSIBLE semi-lab模型),其灵敏度和特异度分别为76.3%和81.6%。
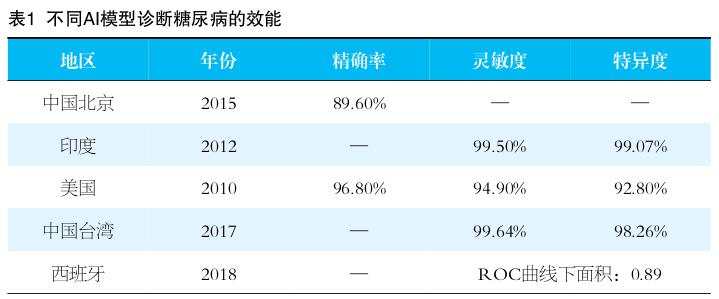
随着深度神经网络、超限学习机方法、支持向量机方法及自然语言处理等技术的发展,越来越多的AI模型如“瑞宁知糖”等正在丰富预测模型的构建(表1)。北京理工大学基于中国健康与营养调查数据库,采用支持向量机方法建立AI模型,其预测糖尿病的精确率为94.2%,可召回率为93.9%。台湾的ShuT等人建立的AI模型,通过识别糖尿病患者的脸部特征如色素沉着、皮纹等预测对象是否患病,灵敏度可达99.64%。还有基于基因组数据的模型,通过分析单核苷酸多态性预测患糖尿病的ROC曲线下面积可达0.89。这些模型创伤性小、可及性高,每个健康人在手机或其他便携设备上均可获得,有效提高一般人群的筛查意愿,同时也为高风险人群制定筛查计划。
AI不仅能预测糖尿病患者的发病风险,还可以对糖尿病进行分型。线性判别分析、二次判别分析、朴素贝叶斯法及高斯过程分类等技术可协助分类4种类型糖尿病,指导后续糖尿病治疗方案的选择,对于一些无法进行胰岛功能试验或其他抗体检测的基层医疗机构多有帮助。表2展示了部分已发表AI模型的准确度,虽然AI已经能较为准确的分类不同类型糖尿病,但为了满足临床治疗需求,仍需进一步的算法升级。
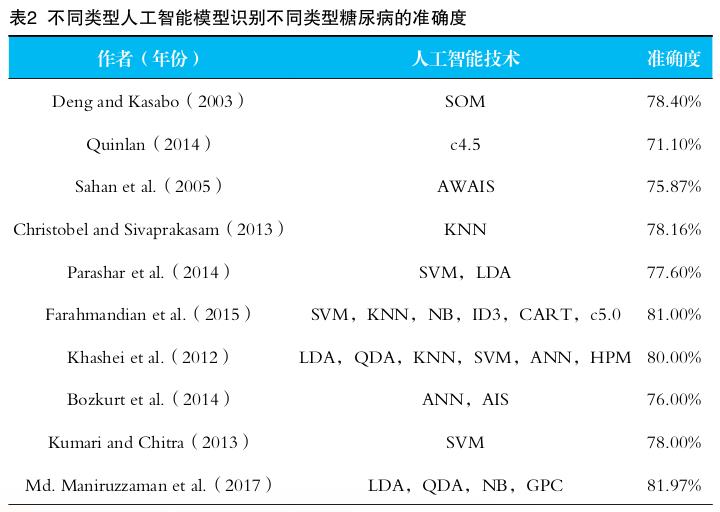
注:SOM,自组织映射网络;AWAIS,人工免疫优化算法;KNN,K个最相邻邻居;SVM,支持向量机算法;CART,分类与回归树;ANN,人工神经网络;AIS,人工免疫系统;LDA,线性判别分析;QDA,二次判别分析;NB,朴素贝叶斯法;GPC,高斯过程分类
02
智能糖尿病并发症筛查
糖尿病主要的危害源于并发症,糖尿病并发症的筛查也至关重要。糖尿病视网膜病变(diabetic retinopathy,DR)是目前成年人失明的主要原因、最常见的微血管并发症之一,早期筛查和治疗是管理DR的关键。借AI发展之东风,DR眼底图像识别技术目前已经相对成熟,将可极大缓解人工读片专业人员不足的现状。美国开发的IDx系统被FDA批准进入临床使用,其筛查中度非增殖性糖尿病视网膜病变(non-proliferative diabetic retinopathy,NPDR)的灵敏度可达79.4%。谷歌公司在研的AI筛查系统,准确识别中度NPDR的灵敏度达97.1%。笔者团队也在中国人群中评价了AI系统的准确性,使用的AI系统筛查中度NPDR的灵敏度达98.3%以上,特异度达94.2%。AI的高灵敏度及特异度意味着其用以筛查DR较为可靠。由人工智能眼底读片、免散瞳眼底照相机以及互联网组成的DR筛查单元,可以帮助非眼科专业的基层医生初步完成DR筛查的工作,同时能够正确转诊DR患者。但是,AI筛查DR并不是完美的,识别微血管瘤等轻度病变对于AI来说仍然是一项挑战,需要进一步优化算法提高灵敏度。
图像识别技术还同样应用于糖尿病足病的筛查,区别于眼底需要使用免散瞳照相机,糖尿病足溃疡更为简单,仅需要使用具有一定像素的智能手机进行拍摄识别,便可以结合溃疡的位置、边缘、大小以及颜色判断出溃疡的分期。一方面,糖尿病足病患者通常行动受限,便携的手机软件可以帮助他们在家中进行评估,通过互联网与医生的沟通能够减少去医院的频率;另一方面,也方便基层医生管理糖尿病患者,监测他们是否有并发症,及时发现糖尿病足病患者。
智能糖尿病转诊
AI将优化转诊模式使其更加便捷。首先,依靠AI能够确定患者的危险分级。对于无并发症的患者,可通过患者血糖、血压、血脂、人口学特征等指标明确患者的危险分级。对于有并发症的患者,通过AI明确并发症的种类及严重程度,并在基层医院或家中明确分期。第二,结合指南确定哪些是需要转诊的高危人群(例如中度非增殖期及以上的DR患者),或可通过AI计算住院风险等确定。匹兹堡大学一研究团队基于不同类药物的配药间隔及平均一次配药可以覆盖的时间,同时纳入患者的人口学特征(年龄、性别、民族、医保方式等)、随访时间、单药或多药治疗、是否有并发症等因素,预测患者住院风险。第三,通过云端数据共享及监控,AI能够提醒高危患者就医,为患者定制个性化的随访及转诊方案,较传统人工的转诊方式能够缩短时间,提高患者的依从性。同时,还能帮助医生发现高危患者,提高患者与医生间的可及性,加强医患沟通。基于危险分级的智能分诊将会更精确、更有效率。例如需要手术的DR患者可直接至眼科就诊,而分级相对较低的患者则可在内分泌科接受内科治疗。
智能糖尿病及并发症的治疗
众所周知,糖尿病综合管理经典的“五架马车”为:糖尿病教育及自我管理、医学营养治疗、运动治疗、血糖监测和药物治疗。过去几十年中,糖尿病的综合管理也经历了技术革新,如持续血糖监测仪器、人工胰腺(artificial pancreas,AP)等。AI技术的发展,使更多患者可以得到合理的治疗,促进了个体化医疗的发展。
01
智能糖尿病教育及自我管理
“互联网+”项目如线上教育课程、远程问诊等推进了慢性病教育及自我管理,AI的出现使这一过程中“医生”的角色被部分替代,AI指导患者自主决策,进一步优化医疗资源。伦敦大学开发的“移动智能糖尿病管理系统”整合患者血糖、糖化血红蛋白水平及有无并发症等信息至云端,由AI分析提出个性化的治疗和教育策略,协助医生诊疗,并通过视频问诊、个性化杂志订阅等丰富患者的健康教育内容。与对照组相比,使用移动智能糖尿病管理系统的患者糖化血红蛋白水平下降,糖尿病相关知识得分水平升高。中国智能化处方系统,通过学习智能及既往患者数据模型等内容,也可以分析患者上传至云端的健康信息,生成个性化的糖尿病自我管理方案,并依据患者反馈不断优化自我管理处方,有效提高患者血糖检测的频率、运动效率及用药依从性等。
02
智能医学营养处方
以往借助移动终端的便捷性和信息检索功能,人们可以在软件中记录每天吃的食物种类、数量,同时也可以在这些软件中查看推荐的饮食方案以达到预防疾病的目的。图像智能识别技术的出现简化了这一过程,普林斯顿大学开发出一款软件可以通过照片识别饭菜中的食物组成和含量,计算出每餐的热量和营养成分。当获取了每餐的具体信息,结合使用者的体重、饮食需求(如地中海饮食、DASH饮食等),AI可以个性化定制食谱,指导糖尿病患者的日常饮食。
03
智能运动处方
与传统的按周调整患者减重方案的减重策略相比,AI的优势在于:①随时帮助患者调整减重方案;②能够更平稳地降低糖化血红蛋白水平,降低低血糖风险;③患者依从性更高,更容易坚持。借助胸部简易心电图记录仪、速度传感器、无线上网技术以及全球定位系统,AI系统通过获取的位置、声音、速度及心率信息,能够分析患者处于何种运动状态(睡觉、运动、工作、吃饭、闲坐、行走等),再结合血糖仪的结果给出相应的运动处方。这种AI系统虽然能够指导糖尿病患者的居家运动,但不能提供多元的、细致的运动处方,仅能建议增加或减少运动。还有软件联合运动设备可以通过综合人体成分分析报告、有氧能力、肌肉力量报告给出运动处方,这种处方虽然比较细致,但仍然需要去健身中心、医院进行定期检测。
04
智能药物治疗
AI联合血糖监测,综合计算药物的获益、花费、副作用及患者偏好等元素,给予各项目不同权重,结合国内外糖尿病用药策略,给出药物处方。如“瑞宁助糖”“BlueStar”“FMULTIMOORA”等系统,能够为基层全科医生提供临床决策辅助,使其不再需要阅读大量资料,便可以达到内分泌专科医生的水平,提高基层诊疗效率。
更为细致化的AI用药调控还包括每日多次注射(multiple daily injections,MDI)和AP中胰岛素剂量的调整。在MDI中,AI系统会根据最近的血糖监测值预测当前血糖水平、减少血糖检测的频率,然后根据血糖水平、食物摄入等水平,计算每日基础及每餐时的胰岛素注射量,以达到改善血糖水平、降低低血糖风险的目的。AP的原理与MDI类似,但AP能够做到随时检测、随时调整胰岛素用量,模拟真人胰岛素分泌规律,更加科学。研究表明,AP能够降低平均血糖水平,减少夜间血糖波动,保证全天97%的血糖水平达标。
05
智能手术治疗
在治疗方面,通过人机交互,AI可以协助完成手术。由牛津大学和Preceyes BV公司合作的AI手术机器人,能够准确识别视网膜静脉并注射抗血管内皮生长因子药物。随机临床试验的结果显示机器人较医生的手术微损伤更少、手术时间更短。其他如加利福尼亚大学开发的IRISS机器人,北京同仁医院及北京航空航天大学共同开发的手术机器人被设计为能够独立完成玻璃体切除、激光光凝等治疗的机器人,均是借助AI技术。
小结
如今,随着AI的发展,从诊断到治疗方案,决策的让渡在医疗场景中越来越常见。诚然,AI确实能缓解紧张的医疗压力,使患者在基层医疗机构甚至在家中就可以接触到相对可靠、优质的医疗资源。但也必须警惕过度依赖AI,比如风险预测模型等,它就像一个黑箱子,可能出现意想不到的预测结果。因此,恰当使用AI技术作为辅助工具,实现人机结合,将可以提高平均医疗水平、节约医疗成本、优化医疗资源分配。
编辑:孙阳鹏
排版:郑梦莹
《中华医学信息导报》2020年16期第6-7版

以上是关于人工智能在糖尿病诊治领域的应用概况的主要内容,如果未能解决你的问题,请参考以下文章